摘要:目的 探讨早期宫颈癌行保留生育功能手术治疗的安全性。方法 计算机检索Pubmed数据库、Cochrane协作网、Medline数据库、CNKI数据库、万方数据库至2017年12月,收集早期宫颈癌保留生育功能行宫颈锥形切除术的相关文献报道,根据纳入排除标准对收集文献进行严格筛选,提出不符合研究目的或低质量文献,应用Rev Man5.0软件分别对宫颈锥形切除术治疗年轻患者早期宫颈癌的研究进行Meta分析,以手术复发率、死亡率、妊娠率及流产为观察指标。结果 共纳入17篇年轻宫颈癌患者行宫颈锥形切除术保留生育功能的文章,囊括了375例患者,具体分期为IA1期176例(46.9%)、IA2期30例(8.0%)、IB1期167例(44.5%)、IB2期1例(0.3%)、IIA期1例(0.3%),最终实现保留生育功能治疗的患者数目为347例,占92.5%。所有文献平均随访时间为16—81个月,其中14篇(82.4%)文献的随访时间超过2年。患者总复发率、死亡率及妊娠结局在所有文献中均有报道。宫颈锥形切除术组最终保留生育功能治疗的有347例,所得复发率3.8%,妊娠率40.5%,流产率21.9%。结论 宫颈锥形切除术可以提高妊娠成功率,有利于术后生育功能的保留。
关键词:早期宫颈癌;保留生育功能;宫颈锥形切除术
Abstract: Objective To explore the safety of surgical treatment of preserved fertility inearly cervical cancer. Method The computer searched the Pubmed database, the Cochrane Collaboration Network, the Medline database, the CNKI database, and the Wanfang database until December 2017. The relevant literature reports on the cervical conization of the early cervical cancer retention function were collected, and the collected literature was included according to the inclusion exclusion criteria. Strict screening, proposed non-conformity or low-quality literature, using Rev Man 5.0 software to conduct a meta-analysis of cervical conization in the treatment of early cervical cancer in young patients, with surgical recurrence rate, mortality, pregnancy rate and abortion to observe the indicator. Result A total of 17 articles of young cervical cancer patients undergoing cervical conization were used to preserve fertility. 375 patients were included. The specific stage was 176 (46.9%) in IA1, 30(8.0%) in IA2, and 167 in IB1. There were 347 cases (92.5%), 1 case (0.3%) in IB2 stage, and 1 case (0.3%) in stage IIA. The number of patients who finally achieved fertility preservation was 347 cases, accounting for 92.5%. The mean follow-up time of all literature was 16-81 months, of which 14 (82.4%) were followed up for more than 2 years. Total recurrence, mortality, and pregnancy outcomes were reported in all literature. In the cervical conization group, there were 347 cases of fertility preservation, and the recurrence rate was3.8%, the pregnancy rate was 40.5%, and the abortion rate was 21.9%. Conclusion Cervical conization can improve the success rate of pregnancy and is beneficial to the retention of postnatal fertility.
Keywords: Early cervical cancer; Retaining reproductive function; Cervical conization
宫颈癌是世界范围内最常见的妇科恶性肿瘤之一,好发于35岁至44岁的女性。但近年来宫颈癌的发病逐渐年轻化,生育年龄患者的比例持续升高,已有报道指出约40%的宫颈癌病例发生于20至44岁之间,其中大约46%的患者初诊时病变局限于宫颈[18,19]。1994年Dargent等人首次报道了根治性经阴宫颈切除术作为宫颈癌患者保留子宫的手术方式[20]。此后各种保留生育功能的手术方式相继提出。本研究全面检索早期宫颈癌患者行宫颈锥形切除术的相关研究,以治疗后的复发率、死亡率、妊娠成功率、流产率及早产率为观察指标,进行meta分析,为早期宫颈癌年轻患者保留生育功能的安全性、有效性提供一定的参考价值。
1检索方法
1.1资料检索策略
(1)主要通过网络检索,检索范围包括Pubmed数据库、Cochrane协作网、Medline数据库、CNKI数据库、万方数据库等;
(2)手工检索相关妇产科期刊、会议记录、学术报告及相关文章的参考文献;
(3)筛选文献包括英文和中文文献,时间范围截止至2017年12月。
1.2纳入标准
1.纳入对象
(1)纳入病例为原发性宫颈癌初治患者;
(2)纳入文献的患者平均年龄小于40岁;
(3)临床分期为FIGO IA-IB期(2009年FIGO分期);
(4)未合并其他肿瘤或无其他肿瘤治疗史。
2.干预措施:早期宫颈癌年轻患者行保留生育功能手术治疗,手术方式为宫颈广泛切
除术或宫颈锥形切除术伴或不伴盆腔淋已结切除。
3.统计学参数:比值比(OR)及其95%可信区间(95%CI),早期宫颈癌保留生育治疗术后复发率、死亡率、妊娠率、流产率及早产率等相关数据。
1.3排除标准
(1)研究对象未区分年龄段;
(2)研究对象行宫颈癌细胞分子水平或实验动物水平研究;
(3)病理类型为宫颈神经内分泌瘤;
(4)术后病理合并子宫内膜癌或其他肿瘤;
(5)系其他组织部位的恶性肿瘤或宫颈的转移性脚瘤;
(6)文献中未对妊娠结局进行分析统计,无明确随访截点或试验设计不合理;
(7)早期宫颈癌行宫颈锥形切除术后施行放疗等破坏生育功能治疗;
(8)个案报道、重复性报告的文献(重复性资料采用最新发表或更全面结果的文献);
(9)文献病例数少于5例。
1.4统计学处理
采用 RevMan5.0软件进行Meta分析。当组内各研究间无统计学异质性(P>0.1和I2<50%)时采用固定效应模型,反之则采用随机效应模型。二分类资料的效应值指标有相对危险度(relative risk,RR) 、OR、危险度差值( Risk difference,RD) 。合并效应量计算方法:固定模型采用Peto法及M-H法,随机模型采用M-H法。各效应量均以95%CI表示。以术后复发率OR值作为横坐标,以OR值对数标准误SE( log OR)的倒数为纵坐标作图,从而评价是否存在发表偏倚。
1.5系统评价方法
(1)资料提取
由两名评价员独立筛选文献和评价文献质量,按事先设计好的表格提取资料并交叉核对,并且评价各组基线资料的一致性。如遇分歧通过讨论或根据第3位研究者的意见解决。
(2)文献质量评价
按照Cochrane系统评价员手册5.0版推荐的质量评价标准评定。评价内容:①随机方法:正确、不清楚、不充分;②分配隐藏:正确、不清楚、不充分;③盲法:正确、不清楚、不充分;④是否描述退出失访情况:有退出失访时是否采用意向处理( intention to treat,ITT)分析。将纳入的研究分为3个等级,A级:所用的评价指标均正确,低度偏倚;B级:有1项或1项以上指标未描述,中度偏倚;C级:有1项或1项以上指标不正确或未使用,高度偏倚。
2 结果
2.1文献提取结果
通过主题词和关键词检索,获得文献312篇。通过阅读题目和摘要排除,初步纳入86篇,进一步阅读全文后,经排除重复、非随机对照试验,根据纳入和排除标准最终获得17篇文献[1-17]。
本文共纳入17项年轻早期宫颈癌患者行宫颈锥形切除术保留生育功能的研究1-17,囊括了375例患者,具体分期为IA1期176例(46.9%)、IA2期30例(8.0%)、IB1期167例(44.5%)、IB2期1例(0.3%)、IIA期1例(0.3%),最终实现保留生育功能治疗的患者数目为347例,占92.5%。所有文献平均随访时间为16—81月,其中14篇(82.4%)文献的随访时间超过2年。患者总复发率、死亡率及妊娠结局在所有文献中均有报道。
2.2 meta结果
应用Meta分析统计软件RevMan5.3对全部纳入文献进行meta分析计算合并复发率、死亡率、妊娠率、流产率、早产率相应OR值及95%可信区间,结果如下:
2.2.1术后复发率
如图1所示,对纳入的17篇文献进行的异质性检验结果示12=0%,P<0.05,提示纳入研究问无明显异质性,各研究结果的差异主要来源于抽样误差,可采用固定效应模式进行统计分析,合并效应值or为0.04(95%ci:0.02—0.07),经公式转换后算得宫颈锥形切除术后复发率为3.8%(2.0%-6.5%)。< p="">
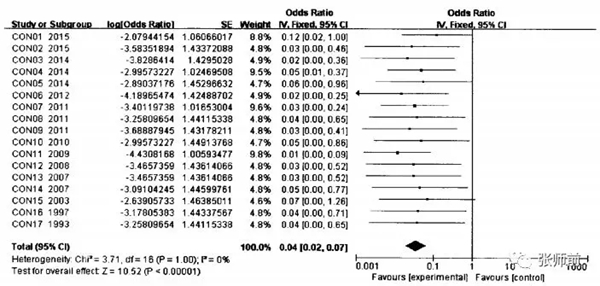
图1 宫颈锥形切除术后复发率
2.2.2术后死亡率
如图2所示,纳入研究的异质性检验结果示12=0%,P<0.05,同样提示了纳入研究问无明显异质性,各研究结果的差异主要来源于抽样误差,可采用固定效应模式进行统计分析,合并效应值or为0.03(0.02—0.06),经公式转换后得到宫颈锥形切除术后死亡率为2.9%(2.0%-5.7%)。< p="">
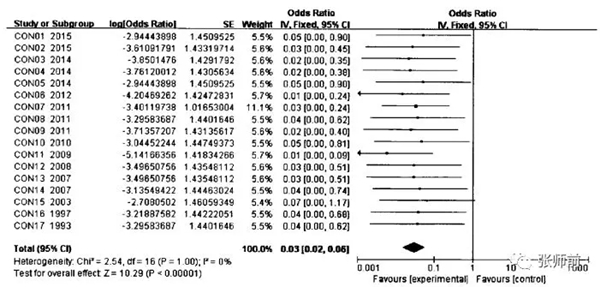
图2 宫颈锥形切除术后死亡率
2.2.3术后妊娠率
如图3所示,纳入研究的异质性检验结果示12=40%,P=0.003,说明纳入研究存在中度异质性,可采用固定效应模式进行统计分析,森林图得到的合并效应值OR为0.68(0.52-0.88),经公式转换计算后得到宫颈锥形切除术后妊娠率为40.5%(34.2%-46.8%)。
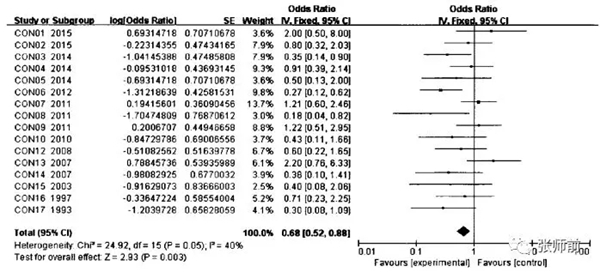
图3 宫颈锥形切除术后妊娠率
2.2.4术后妊娠流产率
如图4所示,纳入研究间的异质性检验结果12=0%,P<0.05,提示纳入研究间无明显异质性,各研究结果的差异主要来源于抽样误差,可采用固定效应模式进行统计分析,合并效应值or为0.28(0.18-0.42),经公式转换得宫颈锥形切除术后流产率为21.9%(15.3%-29.6%)。< p="">
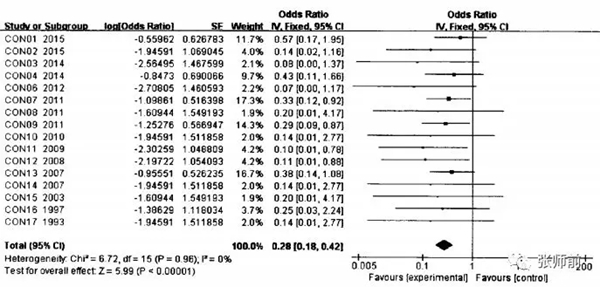
图4 宫颈锥形切除术后流产率
3讨论
对于年轻早期宫颈癌患者而言,保留生育功能和提高生活质量已显得日益重要,由于丧失生育功能而引起的心理社会问题也日益受到关注[21]。已有长期随访报告指出对于早期宫颈癌患者,保留生育功能与不保留生育功能相比,5年无病生存期无显著差异[5]。亦有报道指出早期宫颈癌患者中接受宫颈切除术者复发率为2%-5%,死亡率为1%-2%[7,22]。
肿瘤大小被认为是宫颈癌的重要预后因素。肿瘤大小>2cm与较高的复发率及较差的总体生存率相关。已有研究指出宫颈癌保留生育功能手术多适用于肿瘤直径≤2cm者[23,24]。目前针对早期宫颈癌中肿瘤大小>2cm者保留生育功能的研究数据有限。有研究指出对肿瘤大小>2cm的年轻宫颈癌患者实施保留生育功能手术其肿瘤学结局不劣于不保留生育功能者,但术后需辅助化疗或放化疗者比例增加[25]。
本文纳入的文献均主要以IA-IB期宫颈癌年轻患者作为试验对象,包括根据FIGO2009对早期病例进行重新分期的病例。在宫颈锥形切除术纳入病例中,大多数为IB1及其前的早期病例,所占比例分别为99.46%,另外有极少部分IB2甚或IIA期患者不易剔除也被纳入其中。考虑到患者生存率与临床分期密切相关,复发率和死亡率随分期增高而逐步增加,目前国际上更多推荐宫颈癌保留生育功能以分期及肿瘤大小IB1<2cm以前为佳,而文献中相关信息难以获得,故不能行单独合并分析验证。因此临床上进行早期宫颈癌保留生育功能治疗时应以ia1-ib1分期为宜,对分期较晚的早期宫颈癌保留生育功能应相对保守需要施行更多临床试验研究或大范围病例汇总分析甚至随机对照试验进一步证实其安全性及可行性。
参考文献(略)






 2022
2022